話題|要介護認定 “要支援2と要介護1"はどこで分かれるのか?
1次判定の基準時間は同じなのに、なぜ支援2と介護1に分かれるのか?

要介護認定が要支援2と要介護1とではサービス利用や支援費の金額などにも違いがあり、事業所にとっても介護支援専門員にとっても影響は少なくありません。
今回は、どちらも同じ要介護認定基準時間でありながら一次判定の状態区分に違いが出る仕組みについて報告します。
1次判定の結果が予防給付であれ介護給付であれ、最終的な要介護度は認定審査会で決定される訳ですが、1次判定の介護度がそのまま最終的な要介護度になる確率が83%以上(今月の話題9月参照)であることを考えるとその1次判定ロジックの知識はいつか役に立つでしょう。
1次判定での要支援2と要介護1の振り分け方

要介護認定調査による1次判定は、コンピューターソフトにより算出された要介護認定等基準時間により「非該当」~「要介護5」 までのいずれかに判定されます。(図表31)
図表31 要介護状態区分と要介護等基準時間の関係
| 区分 | 要介護認定等基準時間 |
| 非該当 | 25分未満 |
| 要支援1 | 25分以上32分未満 |
| 要支援2・要介護1 | 32分以上50分未満 |
| 要介護2 | 50分以上70分未満 |
| 要介護3 | 70分以上90分未満 |
| 要介護4 | 90分以上110分未満 |
| 要介護5 | 110分以上 |
上記のように要介護認定等基準時間が「32分以上50分未満」の場合に、要支援2または要介護1の対象となります。

この対象となった場合は、図表32の方法で要支援2か要介護1かを1次判定ソフトが判断し振り分けます。
図表32

今回はこの判定の仕組みを詳しく見ていきたいと思います。
1次判定で「状態安定」且つ「認知症高齢者の日常生活自立度Ⅱ以上」の場合
この場合、訪問調査した調査員と主治医がどちらも認知症高齢者の日常生活自立度Ⅱ以上を選択した場合は問題ありませんが、どちらか一方が自立またはⅠを選択する場合があります。
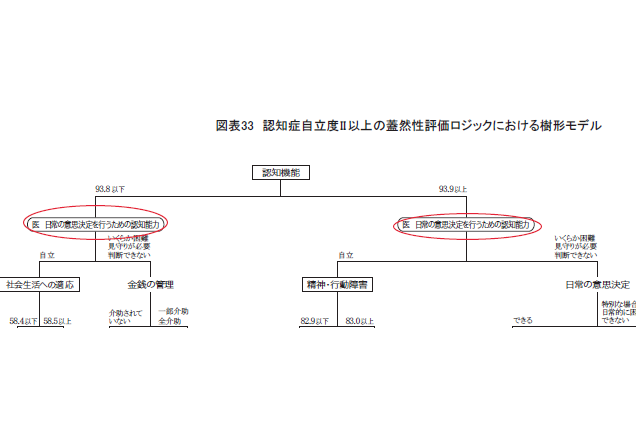
この場合は1次判定ソフトが「認知症自立度Ⅱ以上の蓋然性評価ロジック」を使って、その対象者の認知症自立度がⅡ以上である蓋然性(可能性、確率)を判断します。
その結果は認定情報(事務局用)の 「5.認知機能・状態の安定性の評価結果」にある「認知症自立度Ⅱ以上の蓋然性」の%数字で示されます。

認知症自立度Ⅱ以上の蓋然性は
50%未満の場合 → 要支援2
50%以上の場合 → 要介護1
となるように設計されており、上記の場合は81.9%ですから「要介護1」と判定されています。
1次判定ソフトの「認知症自立度Ⅱ以上の蓋然性評価ロジック」では、調査員よりも主治医の判断がより反映される。
図表33は認知症自立度Ⅱ以上の蓋然性評価ロジックの一部ですが、最上層「認知機能(基本調査項目の3群)」の次の階層は、両側ともに主治医意見書にある「認知症の中核症状:日常の意思決定を行うための認知能力」(赤丸部分)がフィルターになっています。
このように認知症自立度Ⅱ以上の蓋然性の判断は、認定調査員の評価よりも主治医の評価が優先されていることが解ります。
1次判定ソフトで状態不安定と判定される仕組み

1次判定ソフトで状態不安定と判断された場合は、認知症高齢者の日常生活自立度に関係なく1次判定は要介護1となります。
この状態の安定性は1次判定ソフトの「状態の安定性判定ロジック(図表34)」によって判定されます。
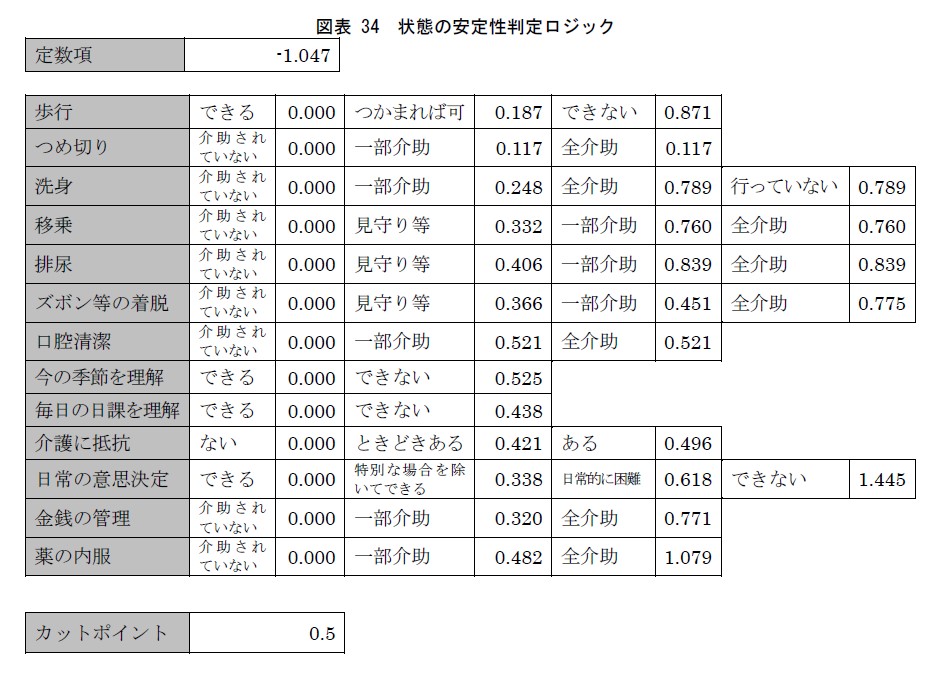
※計算方法は、図表34左側の認定調査項目「歩行」~「薬の内服」の13項目においてそれぞれのポイントを合計し、その値に定数項を加えます(図表34の場合は1.047を減じる)。
それで得られた合計ポイントがカットポイント「0.5」を超えれば状態不安定、越えなければ状態安定と判定されます。
このように1次判定は複雑なロジックを経て行われており、要支援2、要介護1の判定も同様です。
今回ご紹介した"振り分け"はあくまでも1次判定であり、最終的な介護度は介護認定審査会で確定されるものです。
仮に意図的に1次判定結果をコントロールしようとしても調査項目全体の整合性がとれず、また、更新申請の度に介護度が変わる可能性があり、利用者の安定した介護サービスの継続利用に悪影響を及ぼします。
そのような不毛な努力をするよりは、特記事項に具体的な手間や頻度を記載したほうが最終的な2次判定に反映される可能性が高く、より適切な介護度に繋がると思います。
次回12月は「要介護認定における認知症加算の仕組み」について掲載予定です。